“Si on ne peut pas demander beaucoup à peu de médecins, demandons un peu de temps à beaucoup de médecins !” Après un Tour de France des déserts médicaux à bord d’un camping-car, le docteur Martial Jardel, 31 ans, a lancé le collectif des Médecins Solidaires.
Face aux déserts médicaux et aux freins à l’installation de généralistes dans certains territoires, ce collectif développe son action autour du principe du temps médical partagé.
- Le docteur Martial Jardel, cofondateur du collectif Médecins Solidaires – Crédit phot: DR
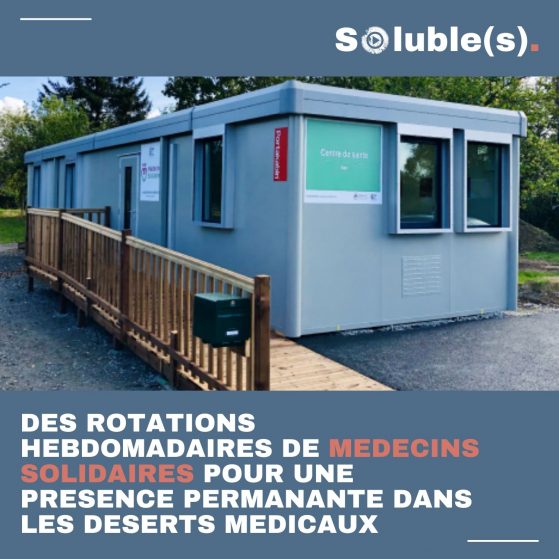
- Un premier centre de santé a ouvert début 2023 pour une première expérimentation à Ajain (Creuse). Photo : DR
Transcription (automatisée)
Article source : Des rotations hebdomadaires de médecins solidaires pour une présence permanente dans les déserts médicaux
Bienvenue dans ce nouvel épisode de Soluble(s).
Aujourd’hui, je souhaite médiatiser une réponse inédite et solidaire aux problèmes des déserts médicaux.
Bonjour, Martial Jardel.
Bonjour.
Vous êtes un médecin généraliste et vous avez cofondé le collectif des Médecins Solidaires.
On va voir ensemble comment vous vous êtes engagé pour faire venir des médecins là où il n’y en avait plus.
Mais d’abord, on veut en savoir plus sur votre parcours.
Vous êtes un jeune médecin installé en zone rurale.
Oui, je suis un jeune médecin généraliste au Viennois, donc de la Hautes-Viennes, de 32 ans.
Je suis né à Limoges.
J’y ai fait mon externat.
Je suis allé après faire mon internat à Paris.
Après, je suis allé faire un Tour de France des Remplaçants avec un camping-car pendant cinq mois.
Je suis allé remplacer dans dix départements ruraux.
Et c’est ce cheminement qui m’a conduit à finalement revenir en Hautes-Vienne, où je suis aujourd’hui installé en libéral, dans le village dans lequel j’ai grandi et j’ai fondé Médecins Solidaires.
Alors quelques mots justement sur ce Tour de France des Remplaçants Médicaux.
Vous dites que ça vous a donné, ça vous a permis de faire un état d’élu, quelque part des besoins.
Qu’avez-vous découvert?
Oui, c’était vraiment l’idée d’aller découvrir les territoires, les organisations de soins, d’essayer d’avoir la vision la plus large et la plus exhaustive possible de mon métier, de la médecine générale aujourd’hui en France, dont on parle beaucoup. De profiter du fait aussi d’exercer un métier qui n’a pas de contraintes géographiques, c’est-à-dire que la médecine a priori, en tout cas, c’est ce que je voulais vérifier dans le Jura ou dans le Vaucluse, ce sont les mêmes pathologies et donc la notion de mobilité n’est pas incompatible avec la médecine générale.
Ça, c’est la première découverte, en tout cas, la première confirmation.
Et la deuxième, c’est que les histoires qui fonctionnent à chaque fois sont des histoires humaines et collectives.
C’est-à-dire qu’on peut trouver une maison de santé magnifique dans un territoire extrêmement attractif, sur le plan de l’attractivité territoriale, parce que c’est joli, parce que c’est beau, parce que c’est la Bretagne, les côtes d’art noirs et à l’inverse.
Et ça ne fonctionnera pas.
C’est-à-dire que c’est une maison de santé qui va être vide.
Et puis, on peut trouver une maison de santé pleine de vitalité dans des endroits moins attractifs, avec des bâtiments plus modestes.
Et donc, ce n’est pas le facteur d’attractivité géographique qui est déterminant.
Ce qui est déterminant, c’est l’histoire humaine et collective qu’il y a derrière.
Il faut qu’il y ait un projet qui soit porté par des hommes ou des femmes, en tout cas par des gens qui ont envie de travailler ensemble et qui s’engagent humainement dans le projet.
Alors, justement, venons-en à ce collectif des Médecins Solidaires.
Le concept est novateur, car pour pallier l’absence de médecins dans une zone rurale, vous misez sur ce que vous appelez le temps solidaire partagé.
Dites-nous comment ça marche ?
Oui, en fait, ça part d’un raisonnement assez pragmatique, qui est de se dire si on ne peut pas demander beaucoup à peu de médecins, peut-être qu’on peut demander peu, et à beaucoup de médecins.
On va diminuer le niveau de contrainte, le niveau d’engagement social, familial, de territoire aux médecins, qui est un frein quand même assez fort, puisque aujourd’hui, si on vous demande à 32 ans d’aller vous installer en creuse pour les 30 prochaines années. Il faut se prendre compte de ce que ça implique quand même pour l’engagement d’une vie, d’une famille, d’un choix qui semble irrémédiable, puisque aujourd’hui, si vous vous installez, vous ne pouvez pas partir après, parce que personne ne reprendra votre suite, parce que ça a l’air très difficile de trouver un successeur.
Donc théoriquement, vous pourrez partir, mais dans les faits, moralement, psychologiquement, vous ne pourrez pas.
Donc ça, c’est quelque chose qui est très important.
C’est de se rendre compte que les médecins, ils ont peur de s’installer, parce qu’ils ont peur d’un engagement qui les dépasse.
Certains, pas tous, mais ça s’entend assez bien.
Et donc, si on diminue ce niveau d’engagement, en disant, vous pouvez venir exercer de la médecine générale au rural, mais ponctuellement, quand vous voulez, parce qu’on va être plusieurs à le faire, et qu’on va se répartir la charge.
Ce qui fait que ça ne rend plus personne indispensable.
Et chacun peut venir donner le temps qu’il a envie de donner, tant que nous, on s’assure.
D’organiser, de chapeauter par la structure associative, le fait qu’on garantisse de donner à la population un accès permanent aux soins, parce qu’on va organiser le planning et qu’on va développer les outils qui vont permettre d’être prise en charge.
Donc c’est une rotation de médecins dans un cabinet, sur un territoire.
Ce sont des rotations qui durent combien de temps?
Ce qu’on demande aux médecins, c’est de s’engager une semaine par an.
Mais ils ne peuvent s’engager qu’un an.
Donc ça peut être une semaine dans leur vie.
Et puis, si ça ne leur plait pas, ils ne reviennent jamais.
Mais on se rend compte qu’il y a des médecins qui vont être ravis de venir une semaine par an en marge de leur activité principale.
Il y a des médecins retraités qui vont être ravis de venir travailler trois semaines par an dans un centre qui n’est pas très loin de chez eux.
Et qui se disent, Moi, ça me permet de continuer une activité de médecine parce que j’aime la médecine sans pour autant devoir avoir la charge mentale de faire ma comptabilité, de devoir gérer la structure sur le plan administratif.
Moi, j’ai envie de faire de la médecine, je n’ai pas envie de faire des papiers.
Donc là, on leur donne l’occasion de le faire.
Des médecins remplaçants qui sortent à peine de l’université, viennent de passer leur thèse, sont juste diplômés, n’ont pas forcément de projet d’installation qui est encore très établi, sont dans une phase où ils sont en recherche d’un projet d’installation ou pas, en tout cas d’une mobilité de territoire, de fin d’études, d’avoir envie d’être agiles.
Et ils vont être ravis d’aller découvrir des territoires en donnant une semaine dans une structure qui est clé en main, qui leur permet d’exercer immédiatement la médecine, et rien que la médecine dans un cadre d’exercice serein.
Ça peut être des médecins hospitaliers aussi qui vont être ravis de s’échapper de l’hôpital pendant une semaine.
Ça renforce aussi le lien vie l’hôpital.
Et puis ça peut être des médecins installés.
Mais j’insiste sur ça parce que souvent c’est l’écueil qu’on nous renvoie qui est assez légitime, qui nous dit oui, mais c’est des habillés Pierre pour habiller Paul.
Si les médecins qui sont installés vont dans vos centres médicaux, qui fait la médecine pendant qu’ils sont dans le centre médical?
En fait, il y a des médecins qui sont installés et qui ont la tête dans le four.
C’est-à-dire qu’ils sont sous l’eau complètement débordés dans des territoires isolés.
Et ceux-là ne sont pas la population cible.
Mais il y a des médecins installés qui peuvent être dans des zones peut-être moins isolées ou en tout cas avec des structures médicales qui fonctionnent bien parce qu’eux, elles ont été portées par des projets humains collectifs.
Bref, il y a un flux, une vitalité particulière qui fait qu’il y a plusieurs médecins, qu’il y a un flux de remplaçants relativement réguliers et que du coup, il n’est pas difficile pour ce médecin de s’extraire de cette structure-là pendant une semaine sans mettre en péril l’accès aux soins dont il est tributaire.
C’est très important cette idée que les médecins ne doivent pas forcément être indispensables.
C’est terrible de dire à un médecin, non, il ne peut pas venir chez vous parce qu’il est indispensable.
Là où il est, c’est-à-dire que tout repose sur ses épaules et donc ça crée une indispensabilité qui est très contraignante psychologiquement pour les médecins.
Allons dans la creuse.
Depuis octobre 2022, vous conduisez une première expérimentation dans ce département, dans un petit village qui s’appelle Ajain.
Quelle était la situation avant l’arrivée du cabinet des médecins solidaires?
Oui, alors Ajain, donc A-J-A-I-N, qui n’a rien à voir avec les pruneaux, parce que souvent on fait une homophonie qui nous pose un peu de difficultés.
Le médecin était parti à la retraite.
Il y a un médecin qui a exercé pendant 40 ans dans sa maison.
Et il est parti à la retraite il y a deux ans et demi maintenant.
Donc pendant deux ans, la commune n’avait littéralement plus de médecins et plus de cabinet médical non plus.
Puisque, quand il est exercé dans sa maison, il est bien resté dans sa maison, ce qui est assez légitime.
Et du coup, il n’y avait plus de structure et plus de médecins.
Avec une population qui s’est retrouvée le bec dans l’eau, comme beaucoup.
Et ils ont vraiment remué ciel et terre.
Ils ont fait venir des chaînes de télévision nationales.
Ils ont mis des pancartes à chaque entrée du village.
Ils ont fait une vidéo promotionnelle de leur territoire pour attirer des médecins.
Et ça ne marchait pas, quoi.
Mais vraiment, ils ont activé tous les leviers qu’ils pouvaient activer.
Et c’était vraiment un problème.
Le maire de la commune, Guy Rouchon, c’était vraiment pour lui extrêmement difficile parce qu’il ne pouvait pas sortir dans la rue sans que les habitants l’apostrophent en lui demandant Alors, vous avez trouvé un médecin?
Et à chaque fois, la réponse était Ben non, ben non.
Et c’est difficile pour les élus locaux qui se retrouvent dans cette situation.
Dans ce cas précis, vous parliez de l’attractivité du territoire, mais aussi du besoin pour un médecin de s’installer dans un projet qui a du sens.
Là, on est quand même aussi dans un territoire qui pourrait avoir un problème d’attractivité pour certains médecins libéraux.
Est-ce que c’était une des raisons pour lesquelles ce village n’a pas trouvé de jeunes médecins qui voulaient s’installer?
Alors, à l’évidence, oui, il peut y avoir un problème d’attractivité dans ces territoires ruraux assez isolés.
Quoique il y a aussi des gens qui ont des projets très ruraux, des projets de vie très ruraux qui peuvent être au contraire.
Cette faible densité populationnelle, cette ruralité peut être aussi un critère de qualité pour beaucoup.
Ça peut être une attractivité en elle-même.
Les gens n’ont pas tous envie de s’installer dans les centres-villes, dans les zones de forte densité.
Il y a de tout pour faire un monde.
Mais je crois que c’est surtout ce qui rend difficile l’installation dans ces territoires, c’est cette notion d’engagement total.
Je m’installe, je suis accueilli comme le Messie, et si jamais je décide dans deux ans de changer de projet de vie, parce qu’on ne sait pas ce qui se passera dans deux ans dans ma vie, je crée une impossibilité.
Je ne pourrai pas changer de projet de vie, parce que je ne pourrai pas céder ma place à quelqu’un, puisqu’il n’y a pas de flux.
Et donc, le frein à l’installation est aussi ici indépendamment de l’attractivité des territoires.
Je retourne dans ce cabinet collectif.
Comment les patients ont-ils accueilli ce cabinet?
Déjà, ils ont dû être super heureux d’avoir une offre médicale.
Mais comment se passe justement le principe d’avoir des médecins qui changent de semaine en semaine?
Oui, alors nous, c’était très important d’être soucieux de l’adhésion de la population au projet.
Et donc, c’était le but, d’ailleurs, de cette expérimentation.
Donc vraiment, de le considérer comme tel.
On voulait expérimenter trois choses.
On voulait expérimenter l’adhésion de la population, au principe.
On voulait expérimenter l’adhésion des médecins, au principe, bien sûr.
Est-ce qu’il y a une population de médecins qui a la capacité d’adhérer à un projet de cette nature?
Et puis, on voulait vérifier que médicalement, c’était cohérent, c’était pas extravagant, que ça fonctionnait, que la continuité des soins était OK.
Donc, on a fait des réunions publiques pour sentir la potentielle adhésion ou non de la population, faire de la pédagogie, répondre aux questions, expliquer, communiquer, rassurer.
La première réunion publique, il y avait 100 personnes.
La deuxième, il y avait 200 personnes pour un village de 1 100 habitants.
Donc, c’est quand même important.
Et les gens ont été, pour certains, un peu dubitatifs, mais normalement, au début, on les a, je crois, au cours de la réunion publique, beaucoup rassurés.
Ils étaient, pour beaucoup, certains un peu contraints aussi d’adhérer puisqu’il n’y avait pas d’autres options.
Mais je crois vraiment que tous ceux qui sont venus sont très heureux et tous ceux qui sont déjà venus plusieurs fois, puisque maintenant, ça fait cinq mois que c’est ouvert, donc il y a des gens qui sont vraiment venus plusieurs fois, trois, quatre fois, sont très contents.
Parce qu’ils se rendent compte qu’en fait, d’abord, ils sont écoutés parce que c’est des médecins qui ne les connaissent pas.
Et donc, à chaque fois, il y a un médecin remet de l’énergie dans le dossier puisqu’il est là une semaine et qu’il découvre les patients.
Les dossiers sont bien étoffés, bien remplis, bien consignés.
Et le suivi, du coup, est vraiment de bonne qualité.
Et quand son dossier a été vu quatre fois par quatre médecins différents, ça peut être aussi très rassurant pour un patient.
Se dire, si j’avais quelque chose, ça aurait été vu.
Ou si au bout de quatre fois, ça n’a pas été vu, c’est que vraiment, ça ne peut pas être vu.
Vous voyez, ça rassure aussi.
Donc, il y a des limites au modèle par rapport au modèle un peu dogmatique du médecin de famille, mais il y a aussi des opportunités que ça crée.
Donc, c’est un modèle qui est complémentaire.
On ne veut pas éclater le modèle du médecin de famille, mais créer une innovation d’organisation de la santé qui puisse permettre de répondre à ce défi des hermédicaux.
Alors, c’est médecins, justement.
Parlons-en.
Votre démarche est solidaire.
Vous êtes constitué en association.
Les médecins sont tout de même rémunérés?
Oui, c’est une association de loi 1901 à but non lucratif.
Donc, il y a personne qui s’enrichit dans ce projet.
Ce n’est pas une start-up qui vient surfer sur la vague des déserts médicaux en créant des centres de soins non programmés dans lesquels on serait de la mauvaise médecine pour faire du chiffre.
Ce n’est vraiment pas du tout cet état d’esprit.
On veut vraiment défendre une médecine humaniste de proximité.
On veut s’opposer à l’hégémonie de la téléconsultation comme seule solution aux déserts médicaux, qui nous paraît dangereuse d’un point de vue philosophique, idéologique et puis médical.
Et les médecins sont rémunérés, mais ils font un effort sur le niveau de leur rémunération puisque le projet a un impératif économique, puisqu’on a des coûts de structure importants, puisque les médecins sont logés ou leur véhicule à disposition.
On doit payer le salaire de deux coordinatrices pour s’assurer que tout ça fonctionne bien.
Donc ils font un effort sur leur rémunération par rapport à ce qu’ils pourraient être payés habituellement.
Donc c’est vraiment une démarche solidaire.
Dites-nous justement pour ces professionnels qui nous écoutent et qui pourraient avoir envie de vous rejoindre, est-ce que c’est possible déjà et comment faire?
Oui, bien sûr.
Alors nous, on est en pleine phase de recrutement.
L’idée, c’est qu’on veut tirer le fil jusqu’au bout du possible.
C’est-à-dire que s’il y a 5000 médecins qui nous rejoignent, on ouvrira autant de centres qu’il faut pour que ces 5000 médecins puissent exercer.
C’est-à-dire que vraiment la limite, c’est le nombre de médecins qui nous rejoignent.
Donc s’il y a des médecins qui nous écoutent, des médecins généralistes, on a un site internet medecins-solidaires.fr.
Il y a un onglet Devenir Médecin Solidaire.
Je vous rassure, à partir du moment où vous cliquez, vous n’êtes pas encore engagé, mais en tout cas, ça lance le processus pour faire une visio.
Une rencontre avec un des médecins pionniers, un processus d’inscription.
Vous choisissez la semaine dans laquelle vous voulez faire.
La nouveauté, c’est qu’on ouvre un deuxième centre en juin qui ouvrira en creuse aussi parce que c’était facile pour nous de nous ouvrir en creuse vu qu’on connaissait tous les acteurs locaux.
Après, on essaiera de sortir de la creuse parce que ce n’est pas un projet creusois, mais c’est un projet qui a vocation à vouloir être national, en tout cas, je l’espère.
Et donc, on ouvre un deuxième centre dans lequel on va essayer de développer le modèle en disant qu’on va essayer de mettre deux médecins au lieu d’en mettre qu’un pour absorber plus de besoins populationnels.
Et puis, on va rajouter une infirmière à Azalée.
Je ne sais pas si vous connaissez, mais en tout cas, c’est des infirmières qui vont participer à toute l’éducation thérapeutique et la prévention pour pouvoir créer un lien, une récurrence avec le patient.
Ça va permettre vraiment de favoriser le suivi des pathologies chroniques.
C’est très important dans ces territoires-là.
On va rajouter une assistante médicale, essayer de faire une structure qui va être plus fluide, plus opérante, avec plus d’impact, sans que ça dépense beaucoup plus d’énergie de notre part.
Et pouvoir vraiment essayer de répondre au maximum du besoin populationnel qui est abyssal et qui ne fait que s’aggraver.
Sur quelle commune sera ce deuxième centre?
Ce sera sur la commune de Bellegarde-en-Marche qui est à 15 km d’Aubuchon.
Parfait, écoutez, merci beaucoup de tous ces détails.
Je mets le lien de votre site internet en description de cet épisode.
Martial Jardel, docteur et cofondateur du collectif des Médecins Solidaires.
Merci d’être passé dans Soluble(s).
Merci beaucoup Simon, et puis j’espère à très bientôt.
Voilà, c’est la fin de cet épisode.
Si vous l’avez aimé, notez-le, partagez-le et parlez-en autour de vous.
Vous pouvez aussi nous retrouver sur notre site internet www.csoluble.media.
A bientôt.
concentre-toi uniquement sur la correction des fautes d’orthographe sans toucher aux phrases ou à la grammaire pour rester fidèle à la transcription. À noter que le podcast s’appelle « Soluble(s)
Bienvenue dans ce nouvel épisode de Soluble(s).
Aujourd’hui, je souhaite médiatiser une réponse inédite et solidaire aux problèmes des déserts médicaux.
Bonjour, Martial Jardel.
Bonjour.
Vous êtes un médecin généraliste et vous avez cofondé le collectif des Médecins Solidaires.
On va voir ensemble comment vous vous êtes engagé pour faire venir des médecins là où il n’y en avait plus.
Mais d’abord, on veut en savoir plus sur votre parcours.
Vous êtes un jeune médecin installé en zone rurale.
Oui, je suis un jeune médecin généraliste au Viennois, donc de la Haute-Vienne, de 32 ans.
Je suis né à Limoges.
J’y ai fait mon externat.
Je suis allé après faire mon internat à Paris.
Après, je suis allé faire un Tour de France des Remplaçants avec un camping-car pendant cinq mois.
Je suis allé remplacer dans dix départements ruraux.
Et c’est ce cheminement qui m’a conduit à finalement revenir en Haute-Vienne, où je suis aujourd’hui installé en libéral, dans le village dans lequel j’ai grandi et j’ai fondé Médecins Solidaires.
Alors quelques mots justement sur ce Tour de France des Remplaçants Médicaux.
Vous dites que ça vous a donné, ça vous a permis de faire un état d’élu, quelque part des besoins.
Qu’avez-vous découvert?
Oui, c’était vraiment l’idée d’aller découvrir les territoires, les organisations de soins, d’essayer d’avoir la vision la plus large et la plus exhaustive possible de mon métier, de la médecine générale aujourd’hui en France, dont on parle beaucoup. De profiter du fait aussi d’exercer un métier qui n’a pas de contraintes géographiques, c’est-à-dire que la médecine a priori, en tout cas, c’est ce que je voulais vérifier dans le Jura ou dans le Vaucluse, ce sont les mêmes pathologies et donc la notion de mobilité n’est pas incompatible avec la médecine générale.
Ça, c’est la première découverte, en tout cas, la première confirmation.
Et la deuxième, c’est que les histoires qui fonctionnent à chaque fois sont des histoires humaines et collectives.
C’est-à-dire qu’on peut trouver une maison de santé magnifique dans un territoire extrêmement attractif, sur le plan de l’attractivité territoriale, parce que c’est joli, parce que c’est beau, parce que c’est la Bretagne, les côtes d’art noirs et à l’inverse.
Et ça ne fonctionnera pas.
C’est-à-dire que c’est une maison de santé qui va être vide.
Et puis, on peut trouver une maison de santé pleine de vitalité dans des endroits moins attractifs, avec des bâtiments plus modestes.
Et donc, ce n’est pas le facteur d’attractivité géographique qui est déterminant.
Ce qui est déterminant, c’est l’histoire humaine et collective qu’il y a derrière.
Il faut qu’il y ait un projet qui soit porté par des hommes ou des femmes, en tout cas par des gens qui ont envie de travailler ensemble et qui s’engagent humainement dans le projet.
Alors, justement, venons-en à ce collectif des Médecins Solidaires.
Le concept est novateur, car pour pallier l’absence de médecins dans une zone rurale, vous misez sur ce que vous appelez le temps solidaire partagé.
Dites-nous comment ça marche ?
Oui, en fait, ça part d’un raisonnement assez pragmatique, qui est de se dire si on ne peut pas demander beaucoup à peu de médecins, peut-être qu’on peut demander peu, et à beaucoup de médecins.
On va diminuer le niveau de contrainte, le niveau d’engagement social, familial, de territoire aux médecins, qui est un frein quand même assez fort, puisque aujourd’hui, si on vous demande à 32 ans d’aller vous installer en Creuse pour les 30 prochaines années. Il faut se prendre compte de ce que ça implique quand même pour l’engagement d’une vie, d’une famille, d’un choix qui semble irrémédiable, puisque aujourd’hui, si vous vous installez, vous ne pouvez pas partir après, parce que personne ne reprendra votre suite, parce que ça a l’air très difficile de trouver un successeur.
Donc théoriquement, vous pourrez partir, mais dans les faits, moralement, psychologiquement, vous ne pourrez pas.
Donc ça, c’est quelque chose qui est très important.
C’est de se rendre compte que les médecins, ils ont peur de s’installer, parce qu’ils ont peur d’un engagement qui les dépasse.
Certains, pas tous, mais ça s’entend assez bien.
Et donc, si on diminue ce niveau d’engagement, en disant, vous pouvez venir exercer de la médecine générale au rural, mais ponctuellement, quand vous voulez, parce qu’on va être plusieurs à le faire, et qu’on va se répartir la charge.
Ce qui fait que ça ne rend plus personne indispensable.
Et chacun peut venir donner le temps qu’il a envie de donner, tant que nous, on s’assure.
D’organiser, de chapeauter par la structure associative, le fait qu’on garantisse de donner à la population un accès permanent aux soins, parce qu’on va organiser le planning et qu’on va développer les outils qui vont permettre d’être prise en charge.
Donc c’est une rotation de médecins dans un cabinet, sur un territoire.
Ce sont des rotations qui durent combien de temps?
Ce qu’on demande aux médecins, c’est de s’engager une semaine par an.
Mais ils ne peuvent s’engager qu’un an.
Donc ça peut être une semaine dans leur vie.
Et puis, si ça ne leur plait pas, ils ne reviennent jamais.
Mais on se rend compte qu’il y a des médecins qui vont être ravis de venir une semaine par an en marge de leur activité principale.
Il y a des médecins retraités qui vont être ravis de venir travailler trois semaines par an dans un centre qui n’est pas très loin de chez eux.
Et qui se disent, Moi, ça me permet de continuer une activité de médecine parce que j’aime la médecine sans pour autant devoir avoir la charge mentale de faire ma comptabilité, de devoir gérer la structure sur le plan administratif.
Moi, j’ai envie de faire de la médecine, je n’ai pas envie de faire des papiers.
Donc là, on leur donne l’occasion de le faire.
Des médecins remplaçants qui sortent à peine de l’université, viennent de passer leur thèse, sont juste diplômés, n’ont pas forcément de projet d’installation qui est encore très établi, sont dans une phase où ils sont en recherche d’un projet d’installation ou pas, en tout cas d’une mobilité de territoire, de fin d’études, d’avoir envie d’être agiles.
Et ils vont être ravis d’aller découvrir des territoires en donnant une semaine dans une structure qui est clé en main, qui leur permet d’exercer immédiatement la médecine, et rien que la médecine dans un cadre d’exercice serein.
Ça peut être des médecins hospitaliers aussi qui vont être ravis de s’échapper de l’hôpital pendant une semaine.
Ça renforce aussi le lien vie l’hôpital.
Et puis ça peut être des médecins installés.
Mais j’insiste sur ça parce que souvent c’est l’écueil qu’on nous renvoie qui est assez légitime, qui nous dit oui, mais c’est des habillés Pierre pour habiller Paul.
Si les médecins qui sont installés vont dans vos centres médicaux, qui fait la médecine pendant qu’ils sont dans le centre médical?
En fait, il y a des médecins qui sont installés et qui ont la tête dans le four.
C’est-à-dire qu’ils sont sous l’eau complètement débordés dans des territoires isolés.
Et ceux-là ne sont pas la population cible.
Mais il y a des médecins installés qui peuvent être dans des zones peut-être moins isolées ou en tout cas avec des structures médicales qui fonctionnent bien parce qu’eux, elles ont été portées par des projets humains collectifs.
Bref, il y a un flux, une vitalité particulière qui fait qu’il y a plusieurs médecins, qu’il y a un flux de remplaçants relativement réguliers et que du coup, il n’est pas difficile pour ce médecin de s’extraire de cette structure-là pendant une semaine sans mettre en péril l’accès aux soins dont il est tributaire.
C’est très important cette idée que les médecins ne doivent pas forcément être indispensables.
C’est terrible de dire à un médecin, non, il ne peut pas venir chez vous parce qu’il est indispensable.
Là où il est, c’est-à-dire que tout repose sur ses épaules et donc ça crée une indispensabilité qui est très contraignante psychologiquement pour les médecins.
Allons dans la Creuse.
Depuis octobre 2022, vous conduisez une première expérimentation dans ce département, dans un petit village qui s’appelle Ajain.
Quelle était la situation avant l’arrivée du cabinet des médecins solidaires?
Oui, alors Ajain, donc A-J-A-I-N, qui n’a rien à voir avec les pruneaux, parce que souvent on fait une homophonie qui nous pose un peu de difficultés.
Le médecin était parti à la retraite.
Il y a un médecin qui a exercé pendant 40 ans dans sa maison.
Et il est parti à la retraite il y a deux ans et demi maintenant.
Donc pendant deux ans, la commune n’avait littéralement plus de médecins et plus de cabinet médical non plus.
Puisque, quand il est exercé dans sa maison, il est bien resté dans sa maison, ce qui est assez légitime.
Et du coup, il n’y avait plus de structure et plus de médecins.
Avec une population qui s’est retrouvée le bec dans l’eau, comme beaucoup.
Et ils ont vraiment remué ciel et terre.
Ils ont fait venir des chaînes de télévision nationales.
Ils ont mis des pancartes à chaque entrée du village.
Ils ont fait une vidéo promotionnelle de leur territoire pour attirer des médecins.
Et ça ne marchait pas, quoi.
Mais vraiment, ils ont activé tous les leviers qu’ils pouvaient activer.
Et c’était vraiment un problème.
Le maire de la commune, Guy Rouchon, c’était vraiment pour lui extrêmement difficile parce qu’il ne pouvait pas sortir dans la rue sans que les habitants l’apostrophent en lui demandant Alors, vous avez trouvé un médecin?
Et à chaque fois, la réponse était Ben non, ben non.
Et c’est difficile pour les élus locaux qui se retrouvent dans cette situation.
Dans ce cas précis, vous parliez de l’attractivité du territoire, mais aussi du besoin pour un médecin de s’installer dans un projet qui a du sens.
Là, on est quand même aussi dans un territoire qui pourrait avoir un problème d’attractivité pour certains médecins libéraux.
Est-ce que c’était une des raisons pour lesquelles ce village n’a pas trouvé de jeunes médecins qui voulaient s’installer?
Alors, à l’évidence, oui, il peut y avoir un problème d’attractivité dans ces territoires ruraux assez isolés.
Quoique il y a aussi des gens qui ont des projets très ruraux, des projets de vie très ruraux qui peuvent être au contraire.
Cette faible densité populationnelle, cette ruralité peut être aussi un critère de qualité pour beaucoup.
Ça peut être une attractivité en elle-même.
Les gens n’ont pas tous envie de s’installer dans les centres-villes, dans les zones de forte densité.
Il y a de tout pour faire un monde.
Mais je crois que c’est surtout ce qui rend difficile l’installation dans ces territoires, c’est cette notion d’engagement total.
Je m’installe, je suis accueilli comme le Messie, et si jamais je décide dans deux ans de changer de projet de vie, parce qu’on ne sait pas ce qui se passera dans deux ans dans ma vie, je crée une impossibilité.
Je ne pourrai pas changer de projet de vie, parce que je ne pourrai pas céder ma place à quelqu’un, puisqu’il n’y a pas de flux.
Et donc, le frein à l’installation est aussi ici indépendamment de l’attractivité des territoires.
Je retourne dans ce cabinet collectif.
Comment les patients ont-ils accueilli ce cabinet?
Déjà, ils ont dû être super heureux d’avoir une offre médicale.
Mais comment se passe justement le principe d’avoir des médecins qui changent de semaine en semaine?
Oui, alors nous, c’était très important d’être soucieux de l’adhésion de la population au projet.
Et donc, c’était le but, d’ailleurs, de cette expérimentation.
Donc vraiment, de le considérer comme tel.
On voulait expérimenter trois choses.
On voulait expérimenter l’adhésion de la population, au principe.
On voulait expérimenter l’adhésion des médecins, au principe, bien sûr.
Est-ce qu’il y a une population de médecins qui a la capacité d’adhérer à un projet de cette nature?
Et puis, on voulait vérifier que médicalement, c’était cohérent, c’était pas extravagant, que ça fonctionnait, que la continuité des soins était OK.
Donc, on a fait des réunions publiques pour sentir la potentielle adhésion ou non de la population, faire de la pédagogie, répondre aux questions, expliquer, communiquer, rassurer.
La première réunion publique, il y avait 100 personnes.
La deuxième, il y avait 200 personnes pour un village de 1 100 habitants.
Donc, c’est quand même important.
Et les gens ont été, pour certains, un peu dubitatifs, mais normalement, au début, on les a, je crois, au cours de la réunion publique, beaucoup rassurés.
Ils étaient, pour beaucoup, certains un peu contraints aussi d’adhérer puisqu’il n’y avait pas d’autres options.
Mais je crois vraiment que tous ceux qui sont venus sont très heureux et tous ceux qui sont déjà venus plusieurs fois, puisque maintenant, ça fait cinq mois que c’est ouvert, donc il y a des gens qui sont vraiment venus plusieurs fois, trois, quatre fois, sont très contents.
Parce qu’ils se rendent compte qu’en fait, d’abord, ils sont écoutés parce que c’est des médecins qui ne les connaissent pas.
Et donc, à chaque fois, il y a un médecin remet de l’énergie dans le dossier puisqu’il est là une semaine et qu’il découvre les patients.
Les dossiers sont bien étoffés, bien remplis, bien consignés.
Et le suivi, du coup, est vraiment de bonne qualité.
Et quand son dossier a été vu quatre fois par quatre médecins différents, ça peut être aussi très rassurant pour un patient.
Se dire, si j’avais quelque chose, ça aurait été vu.
Ou si au bout de quatre fois, ça n’a pas été vu, c’est que vraiment, ça ne peut pas être vu.
Vous voyez, ça rassure aussi.
Donc, il y a des limites au modèle par rapport au modèle un peu dogmatique du médecin de famille, mais il y a aussi des opportunités que ça crée.
Donc, c’est un modèle qui est complémentaire.
On ne veut pas éclater le modèle du médecin de famille, mais créer une innovation d’organisation de la santé qui puisse permettre de répondre à ce défi des hermédicaux.
Alors, c’est médecins, justement.
Parlons-en.
Votre démarche est solidaire.
Vous êtes constitué en association.
Les médecins sont tout de même rémunérés?
Oui, c’est une association de loi 1901 à but non lucratif.
Donc, il y a personne qui s’enrichit dans ce projet.
Ce n’est pas une start-up qui vient surfer sur la vague des déserts médicaux en créant des centres de soins non programmés dans lesquels on serait de la mauvaise médecine pour faire du chiffre.
Ce n’est vraiment pas du tout cet état d’esprit.
On veut vraiment défendre une médecine humaniste de proximité.
On veut s’opposer à l’hégémonie de la téléconsultation comme seule solution aux déserts médicaux, qui nous paraît dangereuse d’un point de vue philosophique, idéologique et puis médical.
Et les médecins sont rémunérés, mais ils font un effort sur le niveau de leur rémunération puisque le projet a un impératif économique, puisqu’on a des coûts de structure importants, puisque les médecins sont logés ou leur véhicule à disposition.
On doit payer le salaire de deux coordinatrices pour s’assurer que tout ça fonctionne bien.
Donc ils font un effort sur leur rémunération par rapport à ce qu’ils pourraient être payés habituellement.
Donc c’est vraiment une démarche solidaire.
Dites-nous justement pour ces professionnels qui nous écoutent et qui pourraient avoir envie de vous rejoindre, est-ce que c’est possible déjà et comment faire?
Oui, bien sûr.
Alors nous, on est en pleine phase de recrutement.
L’idée, c’est qu’on veut tirer le fil jusqu’au bout du possible.
C’est-à-dire que s’il y a 5000 médecins qui nous rejoignent, on ouvrira autant de centres qu’il faut pour que ces 5000 médecins puissent exercer.
C’est-à-dire que vraiment la limite, c’est le nombre de médecins qui nous rejoignent.
Donc s’il y a des médecins qui nous écoutent, des médecins généralistes, on a un site internet www.médecinssolidaire.fr.
Il y a un onglet Devenir Médecin Solidaire.
Je vous rassure, à partir du moment où vous cliquez, vous n’êtes pas encore engagé, mais en tout cas, ça lance le processus pour faire une visio.
Une rencontre avec un des médecins pionniers, un processus d’inscription.
Vous choisissez la semaine dans laquelle vous voulez faire.
La nouveauté, c’est qu’on ouvre un deuxième centre en juin qui ouvrira en Creuse aussi parce que c’était facile pour nous de nous ouvrir en Creuse vu qu’on connaissait tous les acteurs locaux.
Après, on essaiera de sortir de la Creuse parce que ce n’est pas un projet creusois, mais c’est un projet qui a vocation à vouloir être national, en tout cas, je l’espère.
Et donc, on ouvre un deuxième centre dans lequel on va essayer de développer le modèle en disant qu’on va essayer de mettre deux médecins au lieu d’en mettre qu’un pour absorber plus de besoins populationnels.
Et puis, on va rajouter une infirmière à Azalée.
Je ne sais pas si vous connaissez, mais en tout cas, c’est des infirmières qui vont participer à toute l’éducation thérapeutique et la prévention pour pouvoir créer un lien, une récurrence avec le patient.
Ça va permettre vraiment de favoriser le suivi des pathologies chroniques.
C’est très important dans ces territoires-là.
On va rajouter une assistante médicale, essayer de faire une structure qui va être plus fluide, plus opérante, avec plus d’impact, sans que ça dépense beaucoup plus d’énergie de notre part.
Et pouvoir vraiment essayer de répondre au maximum du besoin populationnel qui est abyssal et qui ne fait que s’aggraver.
Sur quelle commune sera ce deuxième centre?
Ce sera sur la commune de Bellegarde-en-Marche qui est à 15 km d’Aubuchon.
Parfait, écoutez, merci beaucoup de tous ces détails.
Je mets le lien de votre site internet en description de cet épisode.
Martial Jardel, docteur et cofondateur du collectif des Médecins Solidaires.
Merci d’être passé dans Soluble(s).
Merci beaucoup Simon, et puis j’espère à très bientôt.
Voilà, c’est la fin de cet épisode.
Si vous l’avez aimé, notez-le, partagez-le et parlez-en autour de vous.
Vous pouvez aussi nous retrouver sur notre site internet www.csoluble.media.
A bientôt.
POUR ALLER PLUS LOIN
- Le site du collectif Médecins Solidaires : medecins-solidaires.fr
TIMECODES
00:00 Introduction
00:37 Le parcours du docteur Martial Jardel
01:05 Un Tour de France des déserts médicaux inspirant
02:39 Le concept du temps médical partagé
04:39 Les médecins s’engagent une semaine par an
07:17 A Ajain, dans la Creuse, une première expérimentation
10:30 Quelle adhésion des patients à ce type d’offre ?
13:07 Les médecins font un effort sur leur rémunération et sont logés pour cette démarche solidaire
14:30 Un appel au recrutement pour se développer dans de nouveaux territoires en manque de médecins
Un nouveau cabinet dans la Creuse à Belgrade en Marche avec deux médecins et une infirmière et assistante médicale
16:20 Merci à Martial Jardel !
Fin
Propos recueillis par Simon Icard.
Ecouter aussi :
Le MarSOINS, ce camion de santé qui se déplace vers les citoyens
The Sorority, l’appli d’entraide pour se protéger contre les violences sexuelles